Behandling av prostatacancer i Sverige 2026: Fokuserad vård och välgrundade val
Prostatacancer är fortsatt en av de vanligaste cancerdiagnoserna bland män i Sverige och berör varje år tusentals patienter och deras familjer. Tack vare framsteg inom medicinsk teknik, bilddiagnostik och behandlingsmetoder har sättet som sjukvården närmar sig diagnostik och behandling utvecklats avsevärt. Det svenska hälso- och sjukvårdssystemet betonar jämlik vård, evidensbaserade riktlinjer och individanpassade behandlingsbeslut. Genom att förstå de tillgängliga alternativen – från aktiv monitorering till avancerade systemiska terapier – kan patienter fatta informerade beslut i linje med sina personliga hälsomål och livssituation.
Svensk prostatacancervård fortsätter att utvecklas med stark betoning på precisionsmedicin, multidisciplinärt samarbete och uppföljning som speglar individens behov. Nationella vårdprogram och regionala cancercentrum stödjer ett enhetligt arbetssätt, samtidigt som behandlingsvalen anpassas efter tumörens biologi och patientens livssituation. 2026 är målet att göra välgrundade val baserade på bästa möjliga evidens och transparent information, inklusive tydlig kommunikation om förväntade effekter och biverkningar.
Denna artikel är endast avsedd som allmän information och ska inte betraktas som medicinsk rådgivning. Rådfråga en legitimerad hälso- och sjukvårdspersonal för personlig vägledning och behandling.
Individualiserade behandlingsbeslut
Ett mer individualiserat tillvägagångssätt vid behandlingsbeslut är centralt. Riskbedömningen väger in PSA-nivåer, biopsifynd (ISUP/Gleason), tumörutbredning på bilddiagnostik, ålder, samsjuklighet och förväntad livslängd. Lika viktigt är värderingar kring livskvalitet, till exempel värdet av bevarad erektion och kontinens. Multidisciplinära konferenser samlar urologi, onkologi, radiologi och patologi för att rekommendera inriktning. För lågriskcancer kan aktiv monitorering vara lämplig, med regelbundna PSA-kontroller, MRT och riktade biopsier. Vid mellan- och högriskcancer diskuteras kurativ lokalbehandling eller kombinationer som minskar återfallsrisk. Delade beslut stöds av beslutsstöd och tydlig information om biverkningsprofiler.
Bilddiagnostik och undersökningar som styr vården
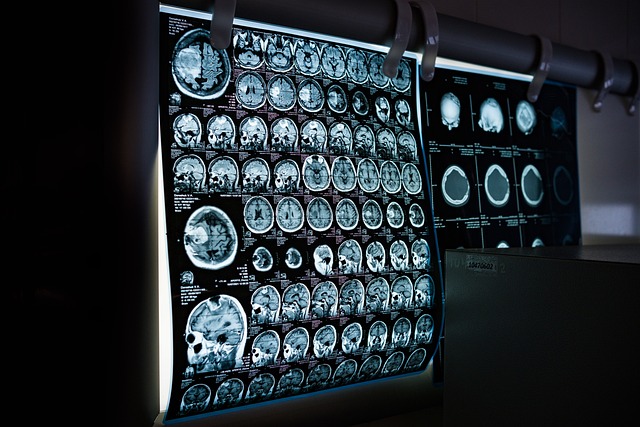
Bilddiagnostik och undersökningar som styr vården är ryggraden i modern handläggning. Multiparametrisk MRT av prostata används ofta tidigt för att identifiera misstänkta lesioner och för att styra riktade biopsier. För kartläggning av spridning kan PSMA PET/CT eller PET/MR användas när det är motiverat, särskilt vid biokemiskt återfall eller högriskprofiler, eftersom metoden kan påvisa små metastaser som annars missas. Blodprov och vävnadsanalys kan kompletteras med genetisk testning (till exempel DNA-reparationsgener) i utvalda fall, vilket kan påverka val av målriktad terapi. Standardundersökningar som skelettskintigrafi eller CT kan fortfarande vara relevanta beroende på frågeställning, tillgänglighet och lokala rutiner.
Lokala behandlingar vid begränsad sjukdom
Lokala behandlingar vid begränsad sjukdom syftar till bot eller långtidskontroll. Robotassisterad radikal prostatektomi är etablerad i Sverige och kan erbjuda god onkologisk kontroll hos lämpligt selekterade patienter. Extern strålbehandling ges ofta med bildstyrd, intensitetsmodulerad teknik som möjliggör hög dos till tumören och skonsam hantering av närliggande organ. Brachyterapi, antingen lågdoser eller högdoser, är ett alternativ i vissa riskgrupper. Fokala metoder som HIFU eller kryoterapi kan övervägas i noga utvalda fall, ofta inom ramen för protokoll eller studier, då långsiktig evidens fortfarande utvecklas. Aktiv monitorering förblir ett viktigt spår vid lågriskcancer, för att undvika överbehandling och bevara funktion.
Biverkningar varierar mellan alternativen: kirurgi kan ge övergående eller bestående urinläckage och påverkan på erektionsförmåga, medan strålbehandling kan medföra tarm- och vattenkastningsbesvär samt gradvis påverkan på sexuell funktion. Rehabilitering med bäckenbottenträning, stöd för sexuell hälsa och kontinenshjälpmedel integreras allt oftare i behandlingsplanen för att minska långtidspåverkan.
Systemiska behandlingar när sjukdomen sprider sig
Systemiska behandlingar när sjukdomen sprider sig inriktas på att bromsa progression, lindra symtom och förlänga överlevnad. Androgendeprivation (ADT) utgör basen. Vid metastaserad hormonkänslig sjukdom kombineras ADT ofta med ytterligare läkemedel, till exempel cytostatika (docetaxel) eller androgenreceptorinriktade behandlingar. Vid kastrationsresistent sjukdom kan nästa generations hormonella behandlingar, kemoterapi eller radionuklidterapi vara aktuella beroende på tumörens profil och tidigare behandlingar. Riktade terapier som PARP-hämmare kan övervägas vid vissa genetiska förändringar, och radioligandbehandling, såsom PSMA-inriktad 177Lu, kan vara ett alternativ när tumören uttrycker målet på bild.
Skelettstärkande läkemedel kan minska risken för skelettrelaterade händelser vid metastaser till ben. Biverkningshantering är central: värmevallningar, trötthet, metabola effekter och påverkan på bentäthet vid ADT kräver planerad uppföljning. Sekvensering och kombinationer skräddarsys efter respons, tolerans och patientens preferenser, i dialog mellan patient och vårdteam.
Avancerad uppföljning omfattar regelbundna PSA-kontroller, riktad bilddiagnostik vid behov och strukturerade besök för att hantera biverkningar och rehabiliteringsbehov. Primärvården, cancerrehab och patientföreningar spelar en växande roll i stödinsatser, inklusive hjälp med fysisk aktivitet, näring och psykiskt stöd. För många är tillgång till lokala vårdtjänster viktigt för kontinuitet och närhet, samtidigt som remiss till högspecialiserade enheter kan vara aktuellt vid komplexa fall eller för deltagande i kliniska prövningar.
Avslutningsvis innebär prostatacancervård i Sverige 2026 ett fokus på välgrundade beslut, där diagnostik, riskprofil och personliga mål vägs samman. Genom att kombinera tydlig information, modern bilddiagnostik och individuellt anpassade behandlingsstrategier kan vården ge robust onkologisk kontroll och samtidigt värna livskvalitet. Transparens kring nyttan och riskerna, och en plan för uppföljning och rehabilitering, hjälper patienter och anhöriga att känna trygghet i den väg som väljs.