„Morbus Crohn verstehen: Symptome, Ursachen und aktuelle Entwicklungen bis 2025“
Morbus Crohn ist eine komplexe chronisch-entzündliche Darmerkrankung, die sich auf verschiedene Weise äußern kann – von Verdauungsbeschwerden bis zu schubartigen Entzündungen. In diesem Artikel erfahren Sie, welche Symptome typisch sind, welche Ursachen die Forschung vermutet und welche neuen Behandlungsansätze bis 2025 Hoffnung geben. Ziel ist es, Betroffenen zu zeigen, wie sie ihren Alltag besser gestalten und von medizinischen Fortschritten profitieren können.
Morbus Crohn gehört zu den chronisch-entzündlichen Darmerkrankungen (CED) und kann jeden Abschnitt des Verdauungstrakts betreffen – vom Mund bis zum After. Die Erkrankung verläuft in Schüben und kann die Lebensqualität der Betroffenen erheblich einschränken. In Deutschland leiden etwa 120.000 bis 200.000 Menschen an Morbus Crohn, mit einer steigenden Tendenz in industrialisierten Ländern. Das tiefere Verständnis der Erkrankungsmechanismen und neue therapeutische Ansätze geben jedoch Anlass zur Hoffnung für Patienten.
Symptome und typische Anzeichen von Morbus Crohn
Die Symptomatik bei Morbus Crohn ist vielfältig und kann sich individuell stark unterscheiden. Zu den klassischen Anzeichen zählen chronische Durchfälle, die auch nachts auftreten können, und krampfartige Bauchschmerzen, besonders im rechten Unterbauch. Viele Patienten berichten von anhaltender Müdigkeit und ungewolltem Gewichtsverlust. Charakteristisch sind zudem Fieberschübe und ein allgemeines Krankheitsgefühl.
Bei etwa 30% der Betroffenen treten auch extraintestinale Manifestationen auf – Symptome außerhalb des Darms. Dazu gehören Gelenkschmerzen (Arthritis), Hautveränderungen wie das Erythema nodosum, Entzündungen der Augen oder Gallensteine. Die Erkrankung kann sich auch durch Fisteln und Abszesse im Analbereich bemerkbar machen, die besonders belastend für die Patienten sein können.
Ein weiteres Warnsignal ist die Blutarmut (Anämie), die durch chronische Blutverluste oder Eisenmangel entstehen kann. Bei Kindern und Jugendlichen kann Morbus Crohn zudem zu Wachstumsverzögerungen und verzögerter Pubertät führen. Die rechtzeitige Erkennung dieser vielfältigen Symptome ist entscheidend für eine frühzeitige Diagnose und Therapieeinleitung.
Ursachen, genetische und Umweltfaktoren der Erkrankung
Die Entstehung von Morbus Crohn ist multifaktoriell und bis heute nicht vollständig geklärt. Wissenschaftlich gesichert ist eine genetische Prädisposition – über 200 Genvarianten wurden bereits mit der Erkrankung in Verbindung gebracht. Besonders das NOD2-Gen spielt eine zentrale Rolle bei der Erkennung von Bakterien und der Regulation der Immunantwort im Darm.
Umweltfaktoren tragen erheblich zum Ausbruch der Erkrankung bei. Studien zeigen eine Korrelation zwischen westlichem Lebensstil und steigender Inzidenz. Besonders die Ernährung mit hochverarbeiteten Lebensmitteln, reich an Zucker und gesättigten Fetten, steht im Verdacht, das Darmmikrobiom ungünstig zu beeinflussen. Rauchen gilt als einer der stärksten Umweltfaktoren, der das Risiko für Morbus Crohn nahezu verdoppelt und den Krankheitsverlauf verschlechtert.
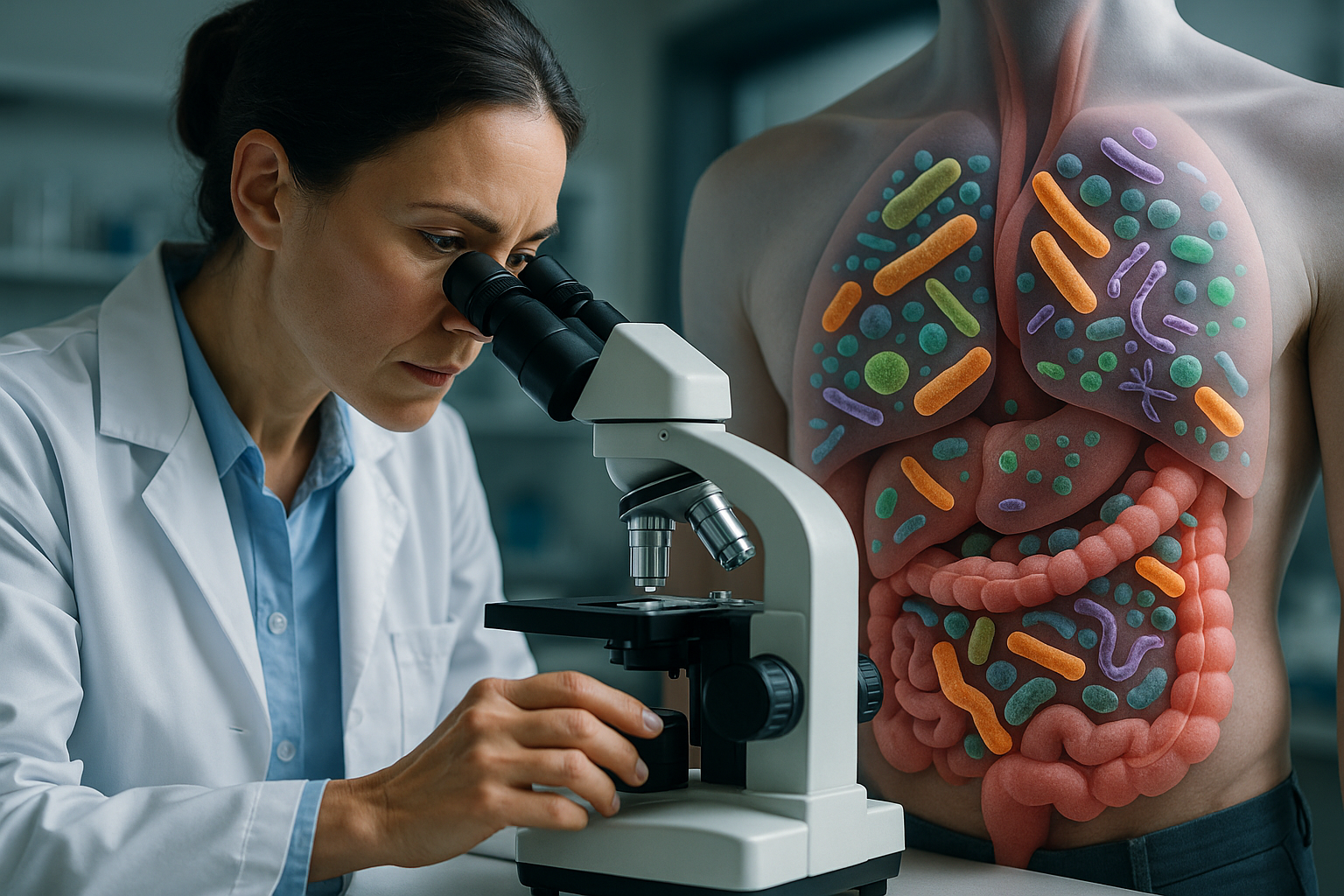
Die Darmflora (Mikrobiom) spielt eine Schlüsselrolle in der Pathogenese. Bei Morbus Crohn-Patienten wurde eine veränderte Zusammensetzung der Darmbakterien nachgewiesen, mit einer Abnahme nützlicher Bakterienarten und einer Zunahme potenziell schädlicher Keime. Diese Dysbiose kann zu einer überschießenden Immunreaktion führen, die die Darmschleimhaut schädigt. Auch frühe Antibiotika-Exposition im Kindesalter und psychosozialer Stress werden als mögliche Einflussfaktoren diskutiert.
Neue Behandlungsmöglichkeiten und Therapien bis 2025
Die Behandlungslandschaft bei Morbus Crohn entwickelt sich rasant weiter. Bis 2025 werden mehrere innovative Therapieansätze erwartet, die über die konventionellen Behandlungen hinausgehen. Derzeit basiert die Therapie auf Aminosalicylaten, Kortikosteroiden, Immunsuppressiva wie Azathioprin und Biologika wie TNF-alpha-Blocker. Doch die Pipeline neuer Medikamente ist vielversprechend.
Besonders Biologika der nächsten Generation stehen im Fokus der Entwicklung. Neue Interleukin-Inhibitoren wie Anti-IL-23-Antikörper zeigen in Studien vielversprechende Ergebnisse mit weniger Nebenwirkungen. Auch JAK-Inhibitoren, die oral eingenommen werden können, eröffnen neue Perspektiven in der Behandlung. Diese Substanzen greifen gezielt in Signalwege des Immunsystems ein und könnten für Patienten, die auf herkömmliche Therapien nicht ansprechen, eine Alternative darstellen.
Stammzelltherapien gewinnen zunehmend an Bedeutung. Die autologe Stammzelltransplantation wird bei therapierefraktären Verläufen bereits erfolgreich eingesetzt. Bis 2025 könnten verbesserte Protokolle und Techniken diese Option für mehr Patienten zugänglich machen. Gleichzeitig arbeiten Forscher an Darmbarriere-stärkenden Therapien, die die geschädigte Schleimhaut regenerieren und die Permeabilität normalisieren sollen.
Einfluss von Ernährung und Lebensstil auf Morbus Crohn
Die Ernährung spielt sowohl bei der Entstehung als auch im Management von Morbus Crohn eine zentrale Rolle. Während keine universelle Diät für alle Patienten existiert, zeigen Studien, dass bestimmte Ernährungsformen den Krankheitsverlauf positiv beeinflussen können. Die exklusive enterale Ernährung (EEE), bei der Patienten für 6-8 Wochen ausschließlich Formulanahrung zu sich nehmen, hat sich besonders bei Kindern als wirksam zur Remissionsinduktion erwiesen.
Die mediterrane Ernährung mit hohem Anteil an Olivenöl, Fisch, Obst und Gemüse zeigt entzündungshemmende Eigenschaften. Viele Patienten profitieren von einer Reduktion verarbeiteter Lebensmittel, künstlicher Zusatzstoffe und bestimmter FODMAP-reicher Nahrungsmittel, die Blähungen und Bauchbeschwerden verstärken können. Individuelle Nahrungsmittelunverträglichkeiten sollten durch systematische Elimination und Wiedereinführung identifiziert werden.
Neben der Ernährung beeinflussen weitere Lebensstilfaktoren den Krankheitsverlauf. Regelmäßige moderate Bewegung kann Entzündungsmarker senken und die allgemeine Fitness verbessern. Stressmanagement durch Entspannungstechniken wie Yoga oder Meditation trägt zur Symptomkontrolle bei, da psychischer Stress nachweislich Schübe auslösen kann. Der Verzicht auf Rauchen ist eine der effektivsten Maßnahmen, um den Krankheitsverlauf positiv zu beeinflussen und das Risiko für Komplikationen zu senken.
Fortschritte in der Forschung und personalisierte Medizin
Die Forschung zu Morbus Crohn hat in den letzten Jahren enorme Fortschritte gemacht. Bis 2025 werden präzisere diagnostische Methoden erwartet, die eine frühzeitige Erkennung und Klassifizierung der Erkrankung ermöglichen. Biomarker im Blut und Stuhl könnten künftig nicht nur die Diagnose erleichtern, sondern auch den Therapieerfolg vorhersagen und überwachen.
Die personalisierte Medizin revolutioniert den Behandlungsansatz. Durch genetische Profile und Mikrobiomanalysen können Subtypen der Erkrankung identifiziert werden, die unterschiedlich auf Therapien ansprechen. Algorithmen und künstliche Intelligenz helfen dabei, aus der Vielzahl verfügbarer Medikamente die optimale Therapie für den individuellen Patienten auszuwählen und so das Trial-and-Error-Prinzip zu überwinden.
Vielversprechend sind auch Ansätze zur gezielten Modulation des Darmmikrobioms. Fäkale Mikrobiomtransplantationen werden in Studien getestet und könnten für bestimmte Patientengruppen eine Option darstellen. Die Entwicklung spezifischer Probiotika, die gezielt entzündungshemmende Bakterienstämme enthalten, könnte bis 2025 neue Behandlungsoptionen eröffnen. Zudem arbeiten Wissenschaftler an Impfstrategien gegen bestimmte Bakterien, die mit Morbus Crohn assoziiert sind.
Die interdisziplinäre Zusammenarbeit zwischen Gastroenterologen, Ernährungswissenschaftlern, Mikrobiomforschern und Genetikern eröffnet neue Perspektiven für ein umfassendes Verständnis und eine maßgeschneiderte Behandlung dieser komplexen Erkrankung. Patienten profitieren zunehmend von digitalen Gesundheitsanwendungen, die das Selbstmanagement unterstützen und die Kommunikation mit dem Behandlungsteam verbessern.
Diese Fortschritte geben Anlass zur Hoffnung, dass bis 2025 nicht nur die Symptomkontrolle, sondern auch die tiefgreifende Modifikation des Krankheitsverlaufs möglich sein wird – mit dem langfristigen Ziel einer deutlich verbesserten Lebensqualität für Menschen mit Morbus Crohn.
Dieser Artikel dient ausschließlich Informationszwecken und stellt keine medizinische Beratung dar. Bitte konsultieren Sie für eine individuelle Beratung und Behandlung einen qualifizierten Arzt.